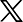자택 임종 희망 67.5%…실제는 14.7%
자택 사망 시 경찰 신고·검안 절차로 유족 부담
|
30일 정부 등에 따르면 보건복지부는 오는 3월부터 전국적으로 시행되는 의료·요양 통합돌봄에 맞춰, 말기·임종 환자가 병원이 아닌 가정에서 삶을 마무리할 수 있도록 가정형 호스피스 보상을 강화하기로 했다.
의사·간호사·사회복지사의 가정 방문, 임종 돌봄, 전화 상담 등 상시 서비스에 대한 수가를 높임으로서 의료기관의 참여를 유도하겠다는 것이다. 환자에겐 퇴원 이후 치료 연속성은 물론 임종 장소에 대한 선택권을 넓히겠다는 취지다.
가정형 호스피스는 전문 인력이 환자의 집을 방문해 의료와 돌봄을 제공하는 방식으로, 지난해 9월 기준 약 40개 의료기관에서 2000여 명이 가정형 호스피스를 이용하고 있다.
개선안에 따르면 '임종 가산'을 기준으로 한 의사 방문료는 기존 17만6280~17만7080원에서 34만4830~34만6030원으로 두 배 가까이 오른다. 간호사 방문료 역시 11만8570~11만8880원에서 24만920~24만2410원으로 인상된다.
정부가 이를 추진하는 이유는 우리나라가 '다사(多死) 사회'로 향하는 인구 구조 변화를 겪고 있어서다. 일본은 이미 2023년 사망자 수가 157만6000명에 이르렀고, 우리나라도 2053년에는 사망자 수가 71만8000명으로 예상된다.
그러나 정작 현실에선 여전히 병원 임종 중심으로 이뤄지고 있다. 지난해 국민건강보험공단 건강보험연구원 연구에 따르면 2023년 기준 장기요양 수급자 중 돌봄수급노인의 67.5%가 임종 장소로 '자택'을 희망했지만, 실제 자택에서 사망한 비율은 14.7%에 그쳤다. 반면 의료기관에서 임종한 비율은 72.9%에 달했다. 통계청의 '사망원인통계'(2020~2023년)에서도 전체 사망자 중 주택 내 사망 비율은 15.5~16.5%에 불과했지만, 의료기관 사망 비율은 74.8~75.6%로 압도적이었다.
|
상황이 이렇다 보니 가정형 호스피스 이용은 매년 제자리 걸음이다. 지난해 5월 기준 전국 가정형 호스피스 전문기관은 39개소에 불과하다. 2021~2025년 사이 입원형·자문형 기관 수는 늘었지만, 가정형 호스피스 기관 수는 2022년 38개소를 제외하면 변화가 없다. 이용 실적도 제한적이다. 지난해 국내 호스피스 서비스 신규 이용자 2만4318명 가운데 가정형 호스피스 신규 이용자는 2245명으로 9.2%에 불과했다. 가정 돌봄을 원했다고 응답한 호스피스 환자 5086명 중 실제 자택에서 임종한 비율은 8.3%에 그쳤다. 이 비율은 2021년 14%, 2022년 13.2%, 2023년 10.6%로 해마다 낮아지고 있다.
가정형 호스피스의 확대를 위해선 '돌봄 공백' 문제 해소가 관건으로 꼽힌다. 가정형 호스피스는 의료진이 주 2~3회 방문하지만, 나머지 시간의 간병과 일상 돌봄은 가족 몫이다. 비 전문가인 가족들이 환자를 돌보기에는 한계가 있다. 예산도 걸림돌이다. 복지부에 따르면 지난해 정부의 호스피스 관련 예산은 110억1000만원에 그쳤다. 이 가운데 가정형 호스피스 사업 예산은 2022~2025년 동안 연간 17억원 수준이다. 영국이 2024년 말 호스피스 시설과 서비스 개선에 1억 파운드, 우리 돈 약 1889억원을 투입하기로 한 것과 대비된다.
대상 질환의 한계도 뚜렷하다. 현재 호스피스는 암, 후천성면역결핍증, 만성 폐쇄성 호흡기질환, 만성 호흡부전, 만성 간경화 등 5개 질환 말기 환자만 이용할 수 있다. 정부는 대상 질환 확대를 검토하고 있지만, 의료 현장에서는 "수가와 인프라가 뒷받침되지 않으면 수용 자체가 어렵다"는 우려가 나온다.
이윤경 국회입법조사처 입법조사관은 "임종은 단일 사건이 아니라 장기적인 돌봄과 의료가 연속되는 과정"이라며 "자택 임종 활성화를 위해서는 가정형 호스피스 확대뿐 아니라 지역사회 통합돌봄 체계 전반에서의 연계가 필요하다"고 말했다. 이어 "원격의료와 정보통신기술(ICT) 기반 재택의료 지원체계에 대한 정책적 논의도 병행돼야 한다"고 강조했다.